راهنمای بیماران بخش پیوند
پیوند سلول های بنیادی خونساز که اصطلاحا پیوند مغز استخوان گفته می شود، یک درمان گروهی است که توسط تیمی از پزشکان متخصص و فوق تحصص شامل پزشک خون و انکولوژی، داروساز، تغذیه و روانشناس انجام می شود و البته بیمار خانواده او، مهمترین اعضاء این گروه هستند.
آگاهی بیماران و خانواده آنها از روند پیوند و آمادگی های قبل و مراقبت های بعد از پیوند، ما را در بهبود ارائه خدمات یاری خواهد نمود و توجه داشته باشید که بهترین کسی که می تواند اطلاعات دقیقی از پیوند مغز استخوان و پیامدهای آن ارائه دهنده، پزشکان تیم پیوند هستند، زیرا میتوانند بر اساس فاکتورهای فردی میزان موفقیت پیوند را در یک بیمار ارزیابی نماید.
در ادامه مطالب، سعی شده است، روند پیوند و مراقبت های قبل و بعد از آن با زبانی روان ارائه شود. این راهنمای جامع برای کادر درمان نیست، چرا که مطالب علمی هر روز در حال تغییر هستند. اما امیدواریم که به بیماران و خانواده آن ها کمک کند تا درک صحیحی از روند پیوند و آنچه ممکن است تجربه کنند، داشته باشند.
امروزه پیوند مغز استخوان در طیف گسترده ای از بیماری ها از جمله بدخیمی های خونی کاربرد دارد. بیماران مبتلا به بدخیمی های خونی درصورتی که از لحاظ فیزیکی سلامت باشند و بدخیمی آنها کنترل شده باشد، کاندید دریافت پیوند مغز استخوان خواهند بود.
هدف اصلی از پیوند مغز استخوان حذف باقیمانده سلول های بدخیم و آماده سازی مغز استخوان برای جایگزین شدن سلول های بنیادی خونساز جدید است. این هدف با انجام شیمی درمانی محقق می شود.
پیوند مغز استخوان بر اساس منبع سلول های بنیادی به دو نوع پیوند اتولوگ و آلوژنیک تقسیم می شود. در پیوند اتولوگ، سلول های بنیادی از خود بیمار و در پیوند آلوژنیک از دهنده مناسب گرفته می شود. تصمیم گیری در مورد اینکه آیا پیوند مغز استخوان می تواند به یک بیمار کمک نماید یا خیر و نیز اینکه دهنده سلول های بنیادی خود بیمار باشد یا یک دهنده مناسب بر عهده تیم پزشکان بخش پیوند مغز استخوان است.
شیمی درمانی پیوند مغز استخوان نسبت به شیمی درمانی های که بیمار تجربه کرده است، وسیع الطیف تر است اما منجر به عوارض غیرقابل کنترل در بیماران نمی شود و بیشتر بیماران عوارض و علائمی مشابه شیمی درمانی های قبلی را بروز می دهند. بطور مثال بدلیل آسیب سلول هایی که رشد زیادی دارند مانند مو و مخاط، بیمار دچار ریزش مو وبرفک دهانی شود.
مهم ترین عارضه این شیمی درمانی، ضعف موقت سیستم ایمنی است که بیمار را در معرض ابتلا به انواع عفونت ها قرار می دهد.
عارضه دیگر این روند درمانی، در بیمارانی که پیوند را از فرد دیگری دریافت می نمایند، واکنش سلول های ایمنی دهنده علیه گیرنده پیوند (GVHD) است که با علائمی مانند، اسهال، قرمزی پوست، خشکی مخاط، دل درد و بالارفتن آنزیم های کبدی خود را نشان می دهد. برای جلوگیری از این عارضه داروهای تضعیف کننده سیستم ایمنی به بیمار داده می شود.
نکته قابل توجه این است که عوارض پیوند قابل پیشبینی و پیشگیری است. به همین دلیل تمام بیماران قبل از بستری از نظر عفونت سینوس ها، ریه و دهان و دندان مورد بررسی کامل قرار میگیرند و تا زمانی که عفونت قدیمی و عوارض آن کامل برطرف نشود، در بخش پیوند بستری نخواهند شد.
- روند ورود بیماران به بخش پیوند به شرح زیر است،
ابتدا بیمار توسط انکولوژیست خود به پزشکان بخش پیوند معرفی می گردد. در این مرحله بیمار باید با تمام مدارک درمانی از زمان تشخیص تا درمان کامل و حتی درصورتی که بیماری عود کرده است، مدارک قبل از عود را همراه نامه پزشک معالج به درمانگاه یا مطلب یکی از پزشکان تیم پیوند مراجعه نماید.
مدارک بیمار توسط پزشکان بررسی میشود و نواقص آن مشخص می شود و درصورتی که بیمار شرایط پیوند را داشته باشد و نقصی در مدارک نباشد، پروند به کمیته پیوند مغز استخوان جهت تصمیم گیری نهایی ارجاع میگردد.

بیمارانی که طبق نظر پزشک تیم پیوند کاندید دریافت پیوند آلوژنیک از یک دهنده سالم هستند، قبل از طرح در کمیته پیوند باید به درمانگاه ژنتیک مراجعه نمایند تا از بین خویشاوندان درجه یک و یا بانک دهندگان ایران و جهان، یک دهنده مناسب انتخاب و معرفی گردد.
همچنین بر طبق نظر پزشک تیم پیوند برگه های مشاوره های قبل از پیوند شامل ویزیت متخصص قلب، ریه، گوش و حلق و بینی (ENT)، دندانپزشک، روانپزشک، پزشکی قانونی قبل و یا بعد از کمیته پیوند به بیمار داده خواهد شد و بیماران حتما باید به فرد متخصص مراجعه نمایند و درصورتی که نیاز به درمان خاصی دارند تا پایان دوره درمان را زیر نظر متخصص مربوطه به پایان رسانند.
بیمارانی که در کمیته پیوند مغز استخوان موافقت پیوند را کسب نمایند، در لیست بستری بخش قرار میگیرند.
نکته قابل توجه بیماران این است که بستری بیماران فقط بر اساس الویتی است که در کمیته و توسط پزشکان تیم پیوند تعیین می گردد و پزشک انکولوژیست بیماران در تعیین الویت بستری بیمار نقشی ندارد. همچنین سلامت فیزیکی و خاموش بودن بیماری و داشتن دهنده مناسب از جمله الویت های بستری بیماران در بخش پیوند است.
همچنین بر طبق نظر پزشک تیم پیوند برگه های مشاوره های قبل از پیوند شامل ویزیت متخصص قلب، ریه، گوش و حلق و بینی (ENT)، دندان پزشک، روان پزشک، پزشکی قانونی قبل و یا بعد از کمیته پیوند به بیمار داده خواهد شد و بیماران حتما باید به فرد متخصص مراجعه نمایند و درصورتی که نیاز به درمان خاصی دارند تا پایان دوره درمان را زیر نظر متخصص مربوطه به پایان رسانند.
بخش پیوند مغز استخوان بیمارستان آیت الله طالقانی
بیمارانی که در کمیته پیوند مغز استخوان موافقت پیوند را کسب نمایند، در لیست بستری بخش قرار میگیرند.
نکته قابل توجه بیماران این است که بستری بیماران فقط بر اساس الویتی است که در کمیته و توسط پزشکان تیم پیوند تعیین می گردد و پزشک انکولوژیست بیماران در تعیین الویت بستری بیمار نقشی ندارد. همچنین سلامت فیزیکی و خاموش بودن بیماری و داشتن دهنده مناسب از جمله الویت های بستری بیماران در بخش پیوند است.

-
ورود به بخش پیوند:
در چند روز اول بستری در بخش پیوند مغز استخوان، بیمار مجددا از نظر ابتلا به عفونت و خاموش بودن بیماری اولیه مورد ارزیابی قرار می گیرد.
-
همراه در بخش پیوند:
لزوم حضور همراه در بخش پیوند را پزشک تیم پیوند تشخیص می دهد، پس در صورتی که لزومی به حضور همراه نبود لطفا اصرار نفرمایید، حضور فردی دیگر در اتاق بیمار در دوران پیوند ممکن است شانس عفونت را در بیمار بالا ببرد.
-
کاتترگذاری (سی وی لاین):
از آن جایی که بیمار کاندید پیوند مغز استخوان، روزانه نیاز به تزریق داروهای زیادی و آزمایشات متعدد دارد، لازم است تا برای بیمار کاتتر در ورید گردن قرار گیرد تا تزریق ها به شکل صحیح انجام شود و نیاز به رگ گیری های متعدد نباشد. عمل قرار دادن کاتتر در اتاق عمل بیمارستان توسط جراح انجام میشود و قبل یا چند روز بعد از ترخیص توسط تیم جراحی خارج میشود.
در صورتی که بیمار کاتتر و یا پورت داشته باشید، بر اساس نتیجه آزمایش کشت میکروبی آن در مورد استفاده یا خروج پورت تصمیم گیری خواهد شد.

-
موبیلیزاسیون (رهاسازی سلولهای بنیادی خونساز):
- در پیوند اتولوگ، به مدت ۴-۵ روز داروی G-CSF به بیمار تزریق می شود تا سلول های بنیادی از مغزاستخوان به جریان خون وارد شوند و در پایان تعداد سلول های بنیادی در جریان خون چک میشود و درصورتی که تعداد این سلول ها کافی باشد، فرد آماده فرآیند سلولگیری (آفرزیس) است. درصورتی که تعداد سلول های وارد شده به جریان خون کافی نباشد، داروهای دیگری مثل نئوفار مورد نیاز است که باید توسط خانواده بیمار تهیه شود.
- در پیوند آلوژنیک، به مدت ۴-۵ روز داروی G-csf دریافت خواهد کرد و در پایان تعداد سلول های بنیادی در جریان خون دهنده چک میشود و درصورتی که تعداد این سلول ها کافی باشد، دهنده آماده فرآیند سلول گیری (آفرزیز) است. در این مدت شیمی درمانی برای بیمار شروع میگردد. G-csf برای دهنده عارضه ی جدی و بلند مدت ندارد، فقط امکان دارد، کمی حالت سرماخوردگی، درد استخوان، بدن درد را تجربه کند.
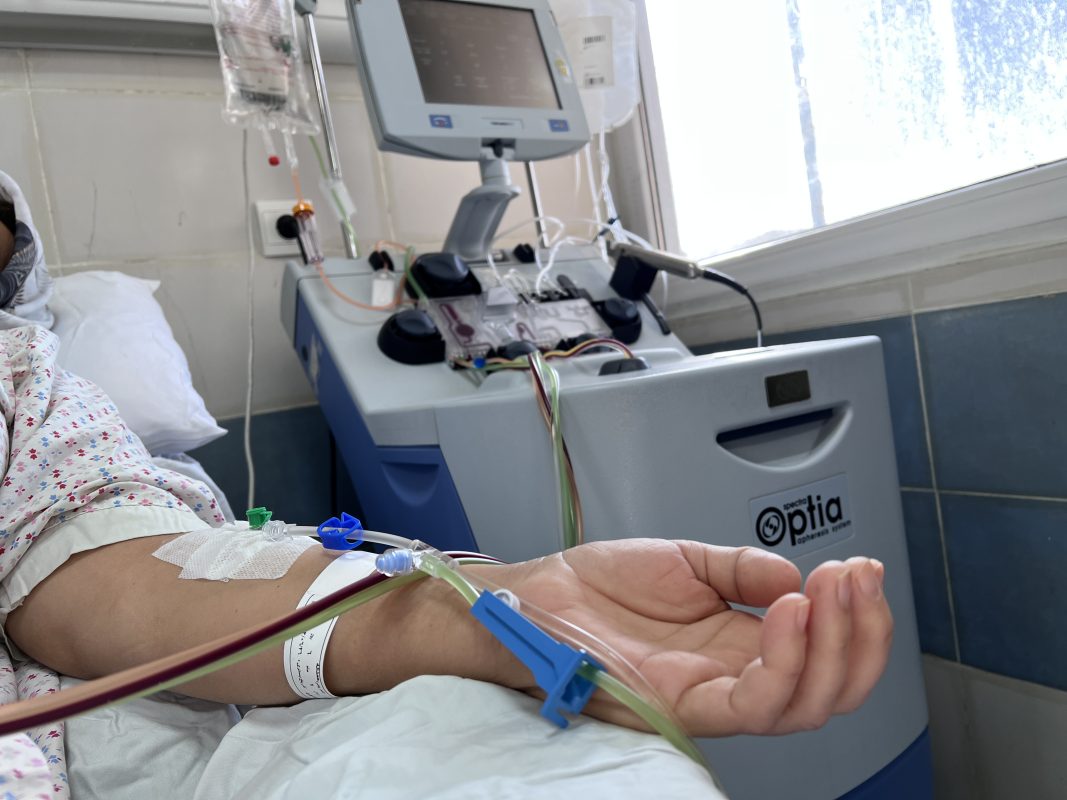
- سلول گیری (آفرزیس):
وقتی میزان سلول های بیمار یا دهنده به حد مطلوب رسید، فرد طبق دستور پزشک به دستگاه جداسازی سلول بنیادی از خون محیطی وصل می شود، خون از طریق رگ یک دست وارد دستگاه می شود و سلول های بنیادی خونساز جدا شده و بقیه خون از رگ دیگر به بدن برمی گردد. سلول گیری توسط پرستار مسئول سلول گیری انجام می شود. این مرحله در حدود ٧-۵ ساعت طول می کشد. در طی سلول گیری بیمار یا دهنده کاملا هوشیار است و دردی ندارد. شمارش سلول های بنیادی توسط تکنسین آزمایشگاه پیوند مغز استخوان انجام می شود. کیسه های سلول های بنیادی تا روز پیوند بیمار در یخچال مخصوص بانک خون نگه داری می شوند .
- شیمی درمانی آماده سازی:
شیمی درمانی مهم ترین بخش روند پیوند است و بسته به نوع بیماری و نوع پیوند، شامل یک یا چند نوع داروی مختلف خواهد بود. شیمی درمانی برای از بین بردن باقیمانده سلول های بدخیم است. همچنین فضای لازم را برای سلول های بنیادی جدید ایجاد می نماید. برای از بین بردن سلول های بدخیم در بدن اغلب استفاده از بالاترین دوزهای ممکن ضروری است. به همین دلیل این احتمال وجود دارد که بیمار عوارض شدیدتر و متفاوت تری نسبت به شیمی درمانی های قبلی تجربه کنید. البته روش تزربق در بخش پیوند به نحوی است که بیمار تفاوت دوز داروها را حس نمی کنید .
شیمی درمانی ممکن است به سلول های طبیعی که به سرعت رشد میکنند مانند سلول های دهان، گلو، روده، پوست، مو و مغز استخوان آسیب برساند و میتواند منجر به زخم های دهان (موکوزیت) یا گلو، حالت تهوع و استفراغ، اسهال، یبوست، بثورات یا تغییر در رنگ پوست و ریزش مو شود. اگر موهای خود را از دست دادید، می توانید سر خود را با کلاه، روسری، سربند بپوشانید. گرمای بدن از طریق سر خارج میشود، بنابراین ممکن است بعد از ریزش مو احساس سرما کنید. در بیشتر موارد، ریزش مو موقتی است و طی سه ماه دوباره رشد می کند.
این عوارض الزاما در همه افراد دیده نمی شود و در بیشتر موارد موقتی است و برای کاهش این عوارض داروهای مناسب و آموزش های مراقبتی لازم به بیمار داده خواهد شد.
- پیوند سلول های بنیادی خونساز :
پیوند معمولاً یک یا دو روز پس از پایان شیمی درمانی آماده سازی انجام می شود. پیوند پروسه ی جراحی نیست و در اتاق بیمار انجام می شود. سلول های بنیادی سالم از طریق کاتتر به بیمار تزریق می شود مانند هر فرآورده ی خونی و معمولاً بسته به تعداد و حجم کیسه های سلول های بنیادی ۶ – ٣ ساعت طول می کشد. تزریق سلول ها توسط پرستار انجام می شود و در طی تزریق، علائم حیاتی و وضعیت فیزیکی بیمار کنترل می شود .
پیوند آلوژنیک: در این روند علاوه بر داروهای شیمی درمانی، برای بیمار داروهایی قبل از پیوند تجویز می شود تا از واکنش بدن نسبت به سلول های پیوندی جلوگیری نماید.
- نوتروپنی:
نوتروپنی به معنی کاهش تعداد سلول های نوتروفیل در جریان خون است. نوتروفیل ها از جمله گلبول های سفید خون و در خط اول دفاع بدن بر علیه عوامل عفونت قرار دارند.



 English
English